Медицина и болезни
-
Анатомия

Психиатр на дом: чем он занимается, кому стоит вызвать
Психическое здоровье имеет огромное значение для качества жизни. Иногда, в силу разных обстоятельств, вызов психиатр…
Подробнее » -

-

-

-


Психическое здоровье имеет огромное значение для качества жизни. Иногда, в силу разных обстоятельств, вызов психиатр…
Подробнее »




Томатный сок способствует быстрому восстановлению мышц после занятий спортом. Об этом пишет raut.ru. «В ходе…
Подробнее »



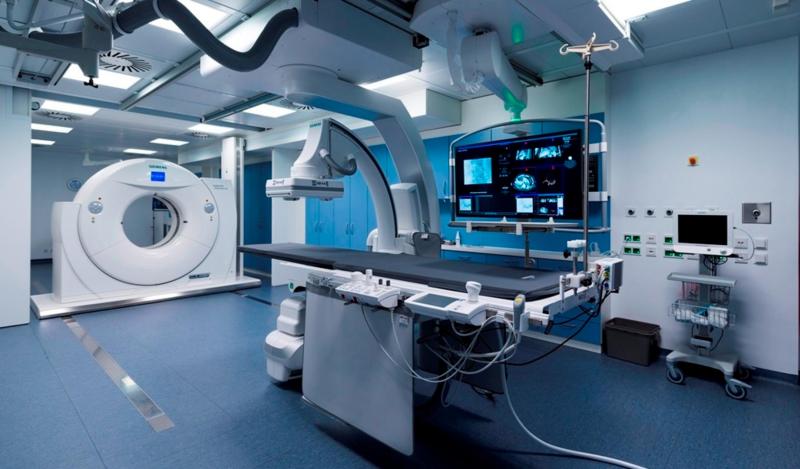
Современная медицина невозможна без передового медицинского оборудования для обследования пациентов. Эти технологии стали неотъемлемой частью…
Подробнее »
Пожилой возраст — это время, когда забота о здоровье и комфорте становятся особенно важными. Для…
Подробнее »
Спорт играет важную роль в поддержании здоровья и активном образе жизни. Однако для безопасных занятий…
Подробнее »
Нефть является одним из основных источников энергии в мире и используется для производства широкого спектра…
Подробнее »
Введение Нейлоновые протезы так или иначе устанавливаются в клинике стоматологии для решения практически любой проблемы…
Подробнее »